「40代になって、大腸がんのことが気になってきた」
「テレビやSNSで知ってから、大腸がんの予防をしたいと思っている」
近年、大腸がんの予防がますます注目されています。
この記事では、「大腸がん検診」も含めて知っておきたいことから大腸がん予防におけるポイントまで、わかりやすく解説していきます。
この記事の内容が皆さんの大腸がん予防の一助となれば幸いです。
充実した日々を長く続けるために、予防を意識した生活を送っていきましょう。
※この記事は、医師監修の下、適切な情報に基づいて作成されています。具体的な情報源に関しては、本記事下部の「参考情報」をご確認ください。
大腸がん予防のために、知っておきたい3つのこと
大腸は管状の臓器で、およそ身長くらいの長さ(1.5〜1.8m)がある、と言われています1(細かい区分は下図)。
大腸がんはその名の通り、大腸(粘膜)に発生したがんのことなので、下図に示す大腸のどこかに生じたがんということになります。
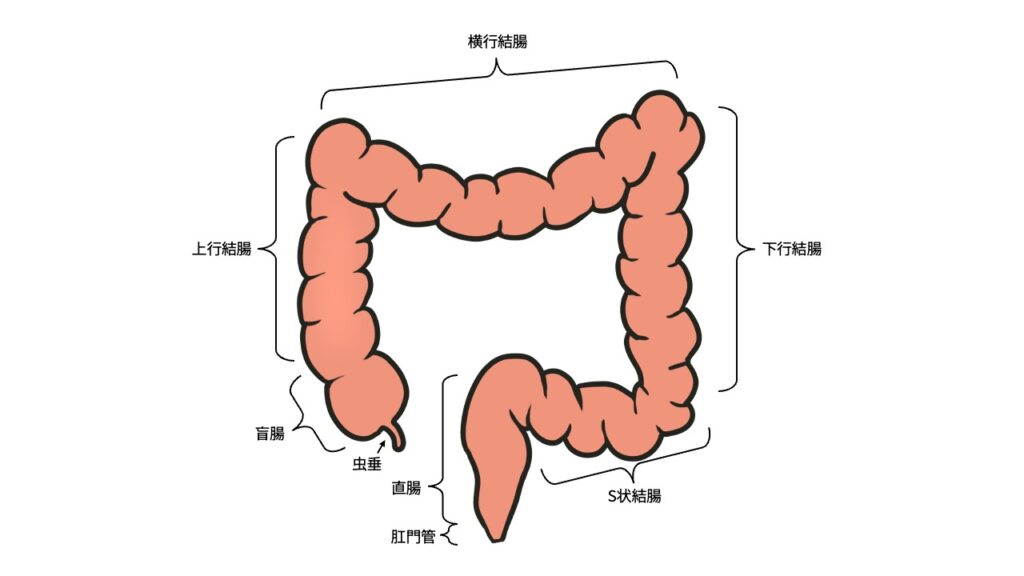
(大腸癌研究会(編):大腸癌取扱い規約.第9版を基にInefable作成)
まずは、大腸がんを予防するために、「症状」と「検査」について確認しておきたいことを3つにまとめていますので、それぞれ見ていきましょう。
1.症状がないから大丈夫「ではない」
「特に気になる症状もないし、快腸快便」
「大腸がんは、風邪を引いた時みたいに症状が出たら病院に行けばいいんじゃないの?」
そのように思われる方がいるかもしれません。
がん全般に言えることですが、早期の場合、症状に乏しいという特徴があります。
大腸がんも同様に、早期にはほとんどが無症状です。
大腸がんの典型的な症状として
「血便・下血(便に血が混じる)」
「便秘や下痢(便通異常)」
「腹痛」
などがありますが、これらはある程度、進行した状態になってから出現することが通例です。
ある報告では、大腸がんが検診で指摘可能な大きさ(無症状だけれども、便潜血検査で陽性になる可能性がある)になってから、症状が出るまで約7年かかると推定されており2、症状だけに頼ってしまうと、およそ7年間の症状出現前の発見可能性を手放してしまうことになります。
したがって、大腸がんを早期に見つけるためには「症状に頼ることなく、大腸がん検診を受けて、積極的に見つけにいく」ことがとても大切です。
「大腸がんは風邪を引いた時みたいに症状が出たら病院に行く」のではなく、
「大腸がんは、症状が出る前から検診を受ける」ことで早期に発見できるようにしましょう。
2.便潜血検査は、「繰り返し」が重要
「大腸がんの予防はまず大腸がん検診だよね」
「数年前に便潜血検査したけど、問題なかったからもう受けてないよ」
大腸がん検診におけるスクリーニングとしての便潜血検査は、世界的にも行われている検査法です3。
日本では、厚生労働省「がん予防重点健康教育及びがん検診実施のための指針」に基づいて、以下の内容で実施されています4。
- 40歳以上
- 1年に1回
- 免疫便潜血検査2日法(免疫2日法)
実は上の示した内容に便潜血検査のポイントが隠れているのです。
「なぜ、40歳以上?」
「なぜ、1年に1回なの?」
「なぜ、2日行うの?」
日本において、大腸がんの罹患率(大腸がんになる割合)は、30歳を過ぎると少しずつ増え、年齢とともに増加傾向になることがわかっています。このことからわかるように大腸がんのリスクが高まる年齢にフォーカスして検診を行っているわけです。
「1年に1回」「2日行う」のは、便潜血検査の精度(検査感度)が関わっています。
便潜血検査は、その安全性・簡便性・安価という大きなメリットがある一方で、検査の精度が高いとは決して言えません(発生部位や段階(ステージ)によっても異なりますが5、早期の大腸がんの場合、感度は大まかに50%前後という報告もあります6。これは、早期の大腸がんの人が便潜血検査を受けても、半数前後は陰性と出てしまうということです。ちなみに大腸ポリープに対する検査感度はさらに低くなります7)。
そこで、
- 年1回行う
- 1回の検診で、1日(1回)ではなく2日(2回)行う
ことによって「便潜血検査を繰り返し、症状が出る前の大腸がん発見精度を高める」というのが大腸がん検診の基本的戦略と考えられています8。
ですから、大腸がん検診のスクリーニング検査として便潜血検査を受ける場合は、
「前に受けて陰性だったから、もう受けない」ではなく、
「便潜血検査は繰り返し受けることで精度が高まるから、陰性でも毎年受ける」ことがとても大切です。
3.便潜血検査は、「大腸がんを見つける」ためのもの
「毎年、検診受けているし、異常ないから大腸がんは心配しなくて大丈夫でしょ」
便潜血検査による大腸がん検診の有効性は「死亡率減少効果」として報告されています9。
これはつまり「大腸がん検診(便潜血検査)を受けることで、大腸がんによって亡くなる確率が減る」ということを意味します。
しかし、便潜血検査はあくまで「大腸がんを見つける」ためのものであり、大腸がんの発生を防ぐものではありません。
「便潜血検査で陽性だった。大腸内視鏡検査を受けたら大腸がんが見つかった」
大腸がんの早期診断・早期治療はとても重要であり、そのための大腸がん検診は有効です。
ただ、大腸がんの発生自体を防ぐためには、別のアプローチが欠かせないのです。
「大腸がん検診は受ける」
そして
「大腸がんの予防もする」
というのが大腸がん対策の理想形の1つと言えるでしょう。
ーーーーー
「いやいや、大腸内視鏡検査をすればいいんじゃない?」
そのように思われる方もいるかもしれません。
大腸がんの多くは正常粘膜に大腸ポリープが出現し、その後、がん化します(多段階発がん)10。
大腸内視鏡検査は、大腸内を直接観察することで大腸がんのみならず大腸ポリープも含めた病変を早期発見でき,かつ病変の検査や切除も行えるというメリットがありますが、これも病変の発生自体を止めるものではありません。
また、技術的な側面や安全性(前処置から内視鏡手技に至るまで)、検査に伴う苦痛、費用、検査間隔なども含めて、検討すべき検査です。検討する場合には、これらの内容を踏まえて、担当の医師と十分に相談しましょう。
「便潜血検査も大腸内視鏡検査も有効だけど、大腸がん自体の発生を止めるものではない」
このことをしっかり頭に入れた上で検査を受けることが大切です。
大腸がんを予防するべき3つの理由
これまでの内容から、「大腸がんは症状や検査に頼っていては防ぐことはできない」ことがお分かりいただけたかと思います。
ここでは、大腸がんを防ぐポイントを知る前に、大腸がんを予防するべき理由について確認していきましょう。
1.大腸がんは、がんの中でも「頻度が高い」
がんは私たちの体の細胞ががん化して生じるため、からだのあらゆる部位に出現する可能性があります。
がんは年間およそ100万人前後、罹患していると報告されていますが11、大腸がんは、その中でも上位に位置するがんです(2020年度の報告では、男女ともに罹患数が2番目で、年間およそ15万人12)。
また、大腸がんの罹患率(大腸がんと診断される人の割合)は、横ばい〜増加傾向であり、決して減ってはいません13。
したがって、大腸がんは、あらゆるがんの中でも、日本人が気をつけるべきがんの1つであり、予防する価値は大いにあると言えるでしょう。
2.大腸がんのリスクは、「日々の行動で変わる」
大腸がんが発生するファクターを考えると、予防する価値をより感じることができます。
大腸がんの発生には、加齢・遺伝など私たちに変えることのできないファクターも関わっています。
しかし、大腸がんのおよそ70%は、私たちの日々の行動が関わる大腸がんであると報告されているのです(散発性大腸がん)14。
さらに残りの30%は遺伝の関わりがあると言われているのですが、その中でも特に遺伝の関連が強い遺伝性大腸がんと呼ばれるものは5%程度で15、それ以外の大腸がん(家族集積性大腸がん)にも私たちの日々の行動(特に飲酒、体重、レッドミート・加工肉)が関わっていると報告されています16。
つまり、私たちの日々の行動は大半の大腸がんのリスクに影響を与えているため、それらに対して予防行動をすることは多くの人にとって価値をもたらすものであると言えるでしょう。
3.大腸がんに伴う「多くの影響を回避」できる
これは大腸がんに限ったことではないのですが、大腸がんの予防行動をとり、大腸がんを予防することができれば、多くのメリットにつながることが期待できます。
それは単に「病気になるか、ならないか」ということだけではなく、
- 薬の副作用や治療に伴う合併症・後遺症
- 医療に関わる費用
- 医療に関わる時間
- それらが日々の生活に及ぼす影響
などです。病気全般に共通するこれらへの影響は、病気になるか、ならないかで大きく変わります。
より詳しく知りたい方は、この記事も併せてご覧ください。
一生のうちに罹る病気を減らす、あるいは罹る年齢を遅らせることで、自分らしい生活をより長く続けられるようにしていきましょう。
大腸がんを防ぐポイント
最後に、大腸がんを予防するポイントについてまとめます。
「大腸がんのリスクは、『日々の行動で変わる』」でも言及しているように、大腸がんの発生には加齢・遺伝など変えることができないメカニズムが関わっていますので、大腸がんを完全に防ぐことは現実的には困難です。
しかしながら、
「食生活の欧米化が・・・」
などと言われるように、私たちの普段の行動が関わっていることも明らかです。
そして、それらにアプローチすることが私たちにできる大腸がん予防(発生リスクの低減)になります。
1.「複数のファクター」へのアプローチが鍵
大腸がんを予防する上では、「複数のファクター」へのアプローチが欠かせません。
その理由は、大腸がんの発生に関わり、かつ私たちの日々の行動に関わるファクターが複数あるからです17。
多くの病気は複数のメカニズムが関わっている「多因子性疾患」ですが、大腸がんもその1つです。
したがって、「1つだけの行動を行っても予防効果は限定的」であり、複数のファクターに対してトータルマネジメントを行うことで予防の効果が高まります。
大腸がんの発生と関わり、かつ、私たちの日々の行動が関わる主なファクターは以下の通りです18。
- 喫煙
- 飲酒
- 肥満
- 身体活動
- 食事(特にレッドミート・加工肉)19
これらのファクター(特に飲酒(多量)や肥満)は、若年発症(50歳未満)大腸がんのリスクファクターであるとも報告されています20。
いずれにしても、
「大腸がんの発生には私たちの日々の行動が関わっている」
「日々の行動の中にある複数のファクターを適正化することでリスクを効果的に減らすことができる」
という認識が、まず大切になります。
2.「なんとなく」ではなく「具体的な目安・目標」を意識する
「食事が大事と言われたから、食事に気をつけてみた」
「お酒が関わっていると聞いたから、少しお酒を減らしてみたよ」
その意識と行動はとても大切です。
ただ、予防効果を高めるためには、効果を高める「具体的な」目安・目標を目指すことが大事になります。
その理由は、大腸がんの発生を予防する(発生リスクを減らす)ということは「研究結果で示された値(数値・数字)を踏まえて、言えること」だからです。
上の例で言うと、大腸がんの場合、飲酒による純アルコール量が週150g(1日あたりおよそ20g)を超える人の場合、発症リスクが有意に高いことがわかっています21。ですから、お酒の量を減らしたとしても、純アルコール量が週150g(1日あたりおよそ20g)を上回っている場合は、飲酒により大腸がんが発症するリスクが残っていると言えます。
「良かれと思って続けていたら、実はあまり効果がなかった。リスクが残っていた」
ということのないように、「なんとなく」始めたとしても、ある程度慣れてきたら、しっかりとした「根拠」を基に効果を高めていきましょう。
3.「できるだけ早く」から取り組む(The sooner, the better)
「便潜血検査は、「大腸がんを見つける」ためのもの」で述べているように、多くの大腸がんは、ポリープががん化するものです(ですから、ポリープがある程度の大きさになったら、切除することがあるのです)。
ポリープの自然経過を見てみると、がん化するまで年単位を要すると考えられています22。
このことを踏まえると、大腸がんが発生する何年も前から、予防に向けた取り組みをしておくことが予防効果を高めると言えるでしょう。
「気づいた時から」
「この記事を目にした時から」
少しずつでも始めることが、5年後、10年後、振り返った時に、皆さんに大きな価値をもたらします。
「大腸がんだけじゃなくて、乳がんも気になる」という方は、こちらの記事もぜひご覧ください。
「『どうせ予防するなら』大腸がんだけではなく、他の病気も予防したい」という方には、こちらの記事もオススメです。
プロフェッショナルヘルスコーチングのご紹介
Inefable(イネファブレ:以下、弊社)は「健康を維持し、病気のリスクを減らす」プロフェッショナルヘルスコーチングサービスを提供しています。
大腸がんも含む様々な病気予防のために、効率的・効果的な特徴を有したサービスです。
〜Inefableプロフェッショナルヘルスコーチングの特徴〜
- 「医師による」1対1のコーチングーダイアベティス(糖尿病)や高血圧、脂質異常症などの慢性疾患管理に豊富な経験のある医師が提供するヘルスコーチングです。また、1対1であるため、他者を気にせずに、ご自身のペースで過ごすことができます
- 「主要な病気へ」まとめてアプローチー大腸がんのみならず、主要な病気全体を対象としているため、複数のプログラム・サービスを受ける必要はありません
- 「科学的根拠に基づく」『ノウハウ』の提供ー病気予防の「ノウハウ(知識と技術)」を根拠に基づいてシンプルに提供しているので、多くの方に効果が期待できる内容です
- 「個人の状況に合わせた」個別化されたアドバイスー画一的ではなく、個人個人のその時の状況を踏まえた内容であるため、実践しやすく、その分、効果も期待できます
- 「継続的な」サポートー希望される方には、継続的なサポートで病気予防を支えます。一人だと続けられるか不安という方にも、心強いシステムです
「大腸がんを予防したいけど、他の病気も含めてリスクを減らしたい」
「病気予防に興味があるけど、誰に聞いたらいいかわからない」
「サポートをしてくれる人がいない」
このようなお悩みのある方は、ぜひ、公式サイトをご覧ください。
「無料面談」も行なっておりますので、ご興味のある方は、下記ウェブサイトからお気軽にご相談ください。
参考情報
- 大腸がん検診マニュアル―2021年度改訂版A Handbook of Colorectal Cancer Screening 2021 日本消化器がん検診学会 大腸がん検診精度管理委員会https://www.jsgcs.or.jp/files/uploads/d_manualbook2021.pdf(accessed July 2, 2024) ↩︎
- 西田 博.職域大腸集検よりみた大腸癌の前臨床期.厚生省がん研究助成金による大腸がん集団検診の精度向上と評価に関する研究平成7年度報告書,1996,56-62. ↩︎
- Gupta S. Screening for Colorectal Cancer. Hematol Oncol Clin North Am 2022; 36: 393–414., Jain S, Maque J, Galoosian A, Osuna-Garcia A, May FP. Optimal Strategies for Colorectal Cancer Screening. Curr Treat Options Oncol 2022; 23: 474–93., Jayasinghe M, Prathiraja O, Caldera D, et al. Colon Cancer Screening Methods: 2023 Update. Cureus 2023; 15: e37509. ↩︎
- がん予防重点健康教育及びがん検診実施のための指針 (健発第0331058号平成20年3月31日厚生労働省健康局長通知別添)(令和6年2月14日一部改正) ↩︎
- Niedermaier T, Tikk K, Gies A, Bieck S, Brenner H. Sensitivity of Fecal Immunochemical Test for Colorectal Cancer Detection Differs According to Stage and Location. Clin Gastroenterol Hepatol 2020; 18: 2920-2928.e6. ↩︎
- Nakama H, Kamijo N. Accuracy of immunological fecal occult blood testing for colorectal cancer screening. Prev Med (Baltim) 1994; 23: 309–13., Hisamichi S, Fukao A, Fujii Y, et al. Mass screening for colorectal cancer in Japan. Cancer Detect Prev 1991; 15: 351–6.
,Suto S, Matsuzaka M, Sawaya M, et al. Clinical Features of Fecal Immunochemical Test-Negative Colorectal Lesions based on Colorectal Cancer Screening among Asymptomatic Participants in Their 50s. Asian Pac J Cancer Prev 2022; 23: 2325–32. ↩︎ - Robertson DJ, Lee JK, Boland CR, et al. Recommendations on Fecal Immunochemical Testing to Screen for Colorectal Neoplasia: A Consensus Statement by the US Multi-Society Task Force on Colorectal Cancer. Gastroenterology 2017; 152: 1217-1237.e3. ↩︎
- 大腸がん検診マニュアル―2021年度改訂版A Handbook of Colorectal Cancer Screening 2021 日本消化器がん検診学会 大腸がん検診精度管理委員会https://www.jsgcs.or.jp/files/uploads/d_manualbook2021.pdf(accessed July 2, 2024) ↩︎
- Zheng S, Schrijvers JJA, Greuter MJW, Kats-Ugurlu G, Lu W, de Bock GH. Effectiveness of Colorectal Cancer (CRC) Screening on All-Cause and CRC-Specific Mortality Reduction: A Systematic Review and Meta-Analysis. Cancers (Basel) 2023; 15. DOI:10.3390/cancers15071948., Lin JS, Perdue LA, Henrikson NB, Bean SI, Blasi PR. Screening for Colorectal Cancer: Updated Evidence Report and Systematic Review for the US Preventive Services Task Force. JAMA 2021; 325: 1978–98.,大腸がん検診マニュアル―2021年度改訂版A Handbook of Colorectal Cancer Screening 2021 日本消化器がん検診学会 大腸がん検診精度管理委員会https://www.jsgcs.or.jp/files/uploads/d_manualbook2021.pdf(accessed July 2, 2024) ↩︎
- Vogelstein B, Fearon ER, Hamilton SR, et al. Genetic alterations during colorectal-tumor development. N Engl J Med 1988; 319: 525–32., Gupta S. Screening for Colorectal Cancer. Hematol Oncol Clin North Am 2022; 36: 393–414., 遺伝性大腸癌診療ガイドライン 2020年版 JSCCR Guidelines 2020 for the Clinical Practice of Hereditary Colorectal Cancer 大腸癌研究会 編 Japanese Society for Cancer of the Colon and Rectum ↩︎
- 令和2年 全国がん登録 罹患数・率 報告 CANCER INCIDENCE OF JAPAN 2020 厚生労働省健康・生活衛生局がん・疾病対策課 https://www.mhlw.go.jp/content/10900000/001231386.pdf(accessed July 2, 2024) ↩︎
- 令和2年 全国がん登録 罹患数・率 報告 CANCER INCIDENCE OF JAPAN 2020 厚生労働省健康・生活衛生局がん・疾病対策課 https://www.mhlw.go.jp/content/10900000/001231386.pdf(accessed July 2, 2024) ↩︎
- Katanoda K, Hori M, Saito E, et al. Updated Trends in Cancer in Japan: Incidence in 1985-2015 and Mortality in 1958-2018-A Sign of Decrease in Cancer Incidence. J Epidemiol 2021; 31: 426–50.年次推移 がん情報サービス(https://ganjoho.jp/reg_stat/statistics/stat/annual.html)(accessed July 3, 2024) ↩︎
- De Rosa M, Pace U, Rega D, et al. Genetics, diagnosis and management of colorectal cancer (Review). Oncol Rep 2015; 34: 1087–96., 遺伝性大腸癌診療ガイドライン 2020年版 JSCCR Guidelines 2020 for the Clinical Practice of Hereditary Colorectal Cancer 大腸癌研究会 編 Japanese Society for Cancer of the Colon and Rectum ↩︎
- Burt RW. Colon cancer screening. Gastroenterology 2000; 119: 837–53. ↩︎
- Fardet A, Druesne-Pecollo N, Touvier M, Latino-Martel P. Do alcoholic beverages, obesity and other nutritional factors modify the risk of familial colorectal cancer? A systematic review. Crit Rev Oncol Hematol 2017; 119: 94–112. ↩︎
- Roshandel G, Ghasemi-Kebria F, Malekzadeh R. Colorectal Cancer: Epidemiology, Risk Factors, and Prevention. Cancers (Basel) 2024; 16. DOI:10.3390/cancers16081530. ↩︎
- 大腸がん検診マニュアル―2021年度改訂版A Handbook of Colorectal Cancer Screening 2021 日本消化器がん検診学会 大腸がん検診精度管理委員会https://www.jsgcs.or.jp/files/uploads/d_manualbook2021.pdf(accessed July 2, 2024) ↩︎
- Takachi R, Tsubono Y, Baba K, et al. Red meat intake may increase the risk of colon cancer in Japanese, a population with relatively low red meat consumption. Asia Pac J Clin Nutr 2011; 20: 603–12., Pham NM, Mizoue T, Tanaka K, et al. Meat consumption and colorectal cancer risk: An evaluation based on a systematic review of epidemiologic evidence among the Japanese population. Jpn J Clin Oncol 2014; 44: 641–50. ↩︎
- O’Sullivan DE, Sutherland RL, Town S, et al. Risk Factors for Early-Onset Colorectal Cancer: A Systematic Review and Meta-analysis. Clin Gastroenterol Hepatol 2022; 20: 1229-1240.e5. ↩︎
- 健康に配慮した飲酒に関するガイドライン 厚生労働省 https://www.mhlw.go.jp/content/12200000/001211974.pdf(accessed on July 12 2024) Ma E, Sasazuki S, Iwasaki M, Sawada N, Inoue M, Tsugane S; Japan Public Health Center-based Prospective Study Group: 10-Year risk of colorectal cancer: development and validation of a prediction model in middle-aged Japanese men. Cancer Epidemiol. 2010; 34(5): 534-541. B) Akhter M, Kuriyama S, Nakaya N, Shimazu T, Ohmori K, Nishino Y, Tsubono Y, Fukao A, Tsuji I: Alcohol consumption is associated with an increased risk of distal colon and rectal cancer in Japanese men: the Miyagi Cohort Study. Eur J Cancer. 2007;43(2): 383-390. C) Otani T, Iwasaki M, Yamamoto S, Sobue T, Hanaoka T, Inoue M, Tsugane S; Japan Public Health Center-based Prospective Study Group: Alcohol consumption, smoking, and subsequent risk of colorectal cancer in middleaged and elderly Japanese men and women: Japan Public Health Center-based prospective study. Cancer Epidemiol Biomarkers Prev. 2003; 12(12): 14921500. D) Wakai K, Kojima M, Tamakoshi K, Watanabe Y, Hayakawa N, Suzuki K, Hashimoto S, Kawado M, Tokudome S, Suzuki S, Ozasa K, Toyoshima H, Ito Y, Tamakoshi A; JACC Study Group: Alcohol consumption and colorectal cancer risk: findings from the JACC Study. J Epidemiol. 2005; 15 Suppl 2(Suppl II): S173-S179. E) Shimizu N, Nagata C, Shimizu H, Kametani M, Takeyama N, Ohnuma T, Matsushita S: Height, weight, and alcohol consumption in relation to the risk of colorectal cancer in Japan: a prospective study. Br J Cancer. 2003; 88(7): 1038-1043. F) Nakaya N, Tsubono Y, Kuriyama S, Hozawa A, Shimazu T, Kurashima K, Fukudo S, Shibuya D, Tsuji I: Alcohol consumption and the risk of cancer in Japanese men: the Miyagi cohort study. Eur J Cancer Prev. 2005; 14(2): 169-174. G) Mizoue T, Inoue M, Wakai K, Nagata C, Shimazu T, Tsuji I, Otani T, Tanaka K,Matsuo K, Tamakoshi A, Sasazuki S, Tsugane S; Research Group for Development and Evaluation of Cancer Prevention Strategies in Japan: Alcohol drinking and colorectal cancer in Japanese: a pooled analysis of results from five cohort studies. Am J Epidemiol. 2008; 167(12): 1397-1406. ↩︎
- Pickhardt PJ, Pooler BD, Kim DH, Hassan C, Matkowskyj KA, Halberg RB. The Natural History of Colorectal Polyps: Overview of Predictive Static and Dynamic Features. Gastroenterol Clin North Am 2018; 47: 515–36., Pooler BD, Kim DH, Matkowskyj KA, et al. Natural History of Colorectal Polyps Undergoing Longitudinal in Vivo CT Colonography Surveillance. Radiology 2024; 310: e232078. ↩︎