「健診で血糖値が少しずつ上がってきて・・・」
「体重が増えたのをそのままにしていた友人が、糖尿病と診断されて・・・」
「家族が清涼飲料水を飲みすぎていたら、糖尿病になって・・・」
この記事では、ダイアベティス注1)(糖尿病)の基本的なことから、ダイアベティス(糖尿病)を予防する方法まで、ポイントを絞ってわかりやすく解説しています。
この記事を通して、ダイアベティス(糖尿病)のリスクを減らしていきましょう。
※この記事は、医師監修の下、適切な情報に基づいて作成されています。具体的な情報源に関しては、本記事下部の「参考情報」をご確認ください。
注1)「糖尿病」という呼称は誤解や偏見を生む可能性があるとの懸念から、日本糖尿病協会・日本糖尿病学会は、「糖尿病」の新しいイメージを形づくる取り組みの1つとして、「糖尿病」から世界共通語のDiabetes(ダイアベティス)に呼称を変更することを提案しております。まだ、普及しているものではないため、この記事では、ダイアベティス(糖尿病)と記載します。1
ダイアベティス(糖尿病)予防のために、知っておきたい4つのこと
「ダイアベティス(糖尿病)ってどんな病気?」
一言で言うと「血糖値が高い状態が続く病気」です。
まず初めに、ダイアベティス(糖尿病)に関する症状、血糖値のポイントについて見ていきます。
1.症状がない=問題なし「とは言えない」
「糖尿病になると喉が渇いたり、尿がたくさん出たりするんでしょ。知り合いが病院に通っているけど、すこぶる元気でピンピンしているよ。大したことない病気なんじゃない」
ダイアベティス(糖尿病)の症状は、
- 多尿(尿がたくさん出る)
- 口渇(口が渇く)
- 多飲(水分を多く飲む)
- 倦怠感(だるさ)
- 体重減少
などがあり、血糖値が高いことによる症状なので「高血糖症状」と呼ばれます。
これらの症状は、
- 血糖値が高い人ほど、出現する可能性が高い
ことがわかっています2。これはつまり、たとえダイアベティス(糖尿病)であっても、血糖値がある程度高くならないと症状は出現しない可能性があるということです。
後ほど述べますが、高血糖症状がなくても、ダイアベティス(糖尿病)である限り、関連する合併症のリスクが高くなります。
ですから、
「(高血糖による)症状がないから大丈夫な病気」と考えるのではなく、
「合併症予防のために、症状がなくとも血糖値を適切に保つことが大切」
と認識するようにしましょう。
2.血糖値は一点で判断せず、「基準を大切に」する
「『高い』血糖値の目安ってあるのかな?」
ダイアベティス(糖尿病)がない場合、血糖値は24時間365日ある程度の『範囲』に収まっています。このことは、「血糖値が高い」と判断する「基準」があることを意味しています。
「基準」はどのように定められているかというと、「だいたいこのくらいでいいよね」と「なんとなく」決められているわけではなく、「私たちの体にマイナスの影響が生じる」そのような血糖値が基準として定められているのです。
ダイアベティス(糖尿病)の診断基準は下に示す通りです。
1−1:空腹時血糖値126mg/dL以上
1−2:随時血糖値200mg/dL以上注2)
1−3:経口ブドウ糖負荷試験2時間値200mg/dL以上
2:HbA1c6.5%以上注3)
3:糖尿病の典型的症状あるいは糖尿病網膜症がある1のいずれかに加えて、2あるいは3がある場合に、糖尿病と診断される
糖尿病の分類と診断基準に関する委員会報告(国際標準化対応版)を基にInefable作成
(後に示す「妊娠糖尿病」のみ、診断基準が異なります)
ダイアベティス(糖尿病)は、慢性(その状態が続いていること)の病気ですので、一過性の(一時的な)血糖上昇は含まれません。
上の診断基準にあるように、たとえ一時点の血糖値が高くても、それだけでダイアベティス(糖尿病)の診断がされることはなく、かつ、診断基準には「慢性」である証拠(2と3がそれに該当します)が含まれています。
細かい数値を覚える必要はありませんが、大切なことは、一点の血糖値だけを見て「上がった下がった」と一喜一憂することなく、「あくまで基準に対してどうか」を考えることです。
食事をとれば血糖値は上昇するし、体を動かせば下がります。熱を出せば上がるし、体調が戻ってくれば下がってくる、血糖値とは本来、そのようなものです。
ダイアベティス(糖尿病)を予防するには、「目の前の血糖値に捉われず、ちょっとした上がり下がりを気にすることなく、あくまで『基準』を意識する」ようにしましょう。
ちなみに、診断基準の「値」は、採血を行い検査室で測定された値(静脈血漿値)に対して用いるものであり、簡易血糖測定器等での値は、検査精度の問題もあり判定には用いないことに注意しましょう3。
注2)「随時」というのは、言葉の通り、時間を問わずに(いつでも)ということで、「随時血糖値200(mg/dL)以上」とは1日の中のどのタイミングであれ、血糖値が200(mg/dL)以上になれば条件を満たす」ということです。
注3)HbA1c(ヘモグロビン・エー・ワン・シー)は、グルコースが結合したヘモグロビンです。血糖値が高い状態が続くと、この成分の割合が増えますが、主に過去1、2ヶ月間の血糖管理状態を反映する指標として用いられています。「HbA1c6.5%以上」とは、「血糖値が高い状態が続いた結果、グルコースが結合したヘモグロビンの割合が6.5%以上となっている」状態です。
3.基準を超えると、「合併症リスクが上がる」
「ダイアベティス(糖尿病)の診断基準ってどんな意義があるの?」
「症状がない=問題なし『とは言えない』」で述べているように、ダイアベティス(糖尿病)の診断基準は、ダイアベティス(糖尿病)の症状が出るか出ないかの基準ではありません。
ダイアベティス(糖尿病)の診断基準は、あくまで「合併症」を意識したものです。
具体的な話をすると、合併症の1つである「糖尿病網膜症」のリスクが上がる閾値を根拠として、ダイアベティス(糖尿病)の診断基準は設定されました4。
わかりやすく言うと、
「糖尿病と診断された=そのままにしておくと、糖尿病網膜症のリスクが上がる」
と言うことです。
ただし、後で述べるように、ダイアベティス(糖尿病)による合併症は多数ありますので、決して目への影響だけではないということは頭に入れておくようにしましょう。
4.ダイアベティス(糖尿病)の「前々から」備え始める
「それじゃあ、ダイアベティス(糖尿病)の診断基準を下回っていれば安心なの?」
糖尿病は、例えばインフルエンザ(ウイルス)のように有り無しではなく、血糖という連続的な値に関わる病気ですので、正常とそうでない状態をクリアに分けることができません。
ですから「ダイアベティス(糖尿病)の診断基準を下回っていれば正常」というわけではなく、ダイアベティス(糖尿病)と正常の間に、境界型あるいは前糖尿病(プレダイアベティス)と呼ばれる、いわゆる「中間の状態」が存在します。
まずは、「中間の状態」の「基準」を見てみましょう。
- 空腹時血糖値110〜125mg/dL以上(IFG:空腹時血糖異常)
- 経口ブドウ糖負荷試験2時間値140〜199mg/dL以上(IGT:耐糖能障害)
1あるいは2の場合に、境界型あるいは前糖尿病と診断される
糖尿病の分類と診断基準に関する委員会報告(国際標準化対応版)6を基にInefable作成
(1.に関して、空腹時血糖値100〜109mg/dLは日本では「正常高値」とされるが、米国糖尿病学会(ADA)では「空腹時血糖異常(IFG)」に包含され、国によって相違があり、基準には含まれませんが、HbA1c5.7%が空腹時血糖値100mg/dl相当、HbA1c6.0%が空腹時血糖値110mg/dl相当と考えられています5)
ダイアベティス(糖尿病)の基準値と近接し、かつ、それを下回る値が設定されています。
重要なのは、なぜ「中間の状態」が存在しているのか、それが私たちにどのような影響を及ぼすのかということです。
これまでの報告によると、プレダイアベティス(前糖尿病)は、正常と比べて、
- ダイアベティス(糖尿病)になるリスクが上がる7
だけではなく、
- ダイアベティス(糖尿病)に特徴的な合併症の発症リスクが高い(目、神経)8
- 生命予後(短縮)・心血管疾患・脳卒中(発症)9、がん(発症)10などのリスクが高い
- コロナウイルス感染症(重症度)リスクが高い11
ことがわかっています。
このことを踏まえると、
「ダイアベティス(糖尿病)の診断基準を下回っていれば安心」と考えるのではなく、
「ダイアベティス(糖尿病)の前々から、すなわち、プレダイアベティス(前糖尿病)になる前から予防(発症リスクを減らす)に取り組む」
ことが効率的・効果的な予防につながることがわかります。
補足)糖尿病、血糖値はあらゆる糖による病気「ではない」
“糖”尿病、血“糖”値ときくと、体内・血液中の「すべての糖」の病気と思うかもしれませんが、そうではありません。
このことは、血糖値の英語表現「blood “glucose” level」からわかります。
私たちの体の中には、グルコース(ブドウ糖)以外にフルクトース(果糖:名前の通り、果実に多く含まれる)など他の糖類も存在しています。
また、ガムなどに含まれるキシリトール・マルチトール、牛乳に含まれるラクトースも糖質の一種です。
しかし、糖尿病はあくまでグルコース(ブドウ糖)の病気です。
なぜグルコースなのかと言うと、グルコース(とそれに関わるインスリン作用の不足)が私たちの体に多くの影響を及ぼすからに他なりません。
ですから、「血糖値が高い」とは「血液中のグルコース(ブドウ糖)濃度が高い」ということであり、「血液中に多くのグルコース(ブドウ糖)が存在している」ということになります。
ダイアベティス(糖尿病)を予防するべき5つの理由
1.診断された時点で膵臓は「けっこう疲れている」
ダイアベティス(糖尿病)の診断をされた時のことを考えてみましょう。
「毎年、健診は受けている。去年は引っ掛からなかった。今年が初めて。まだ早期だから大丈夫」
と思うかもしれません。
しかし、必ずしもそうとは言えないのです。
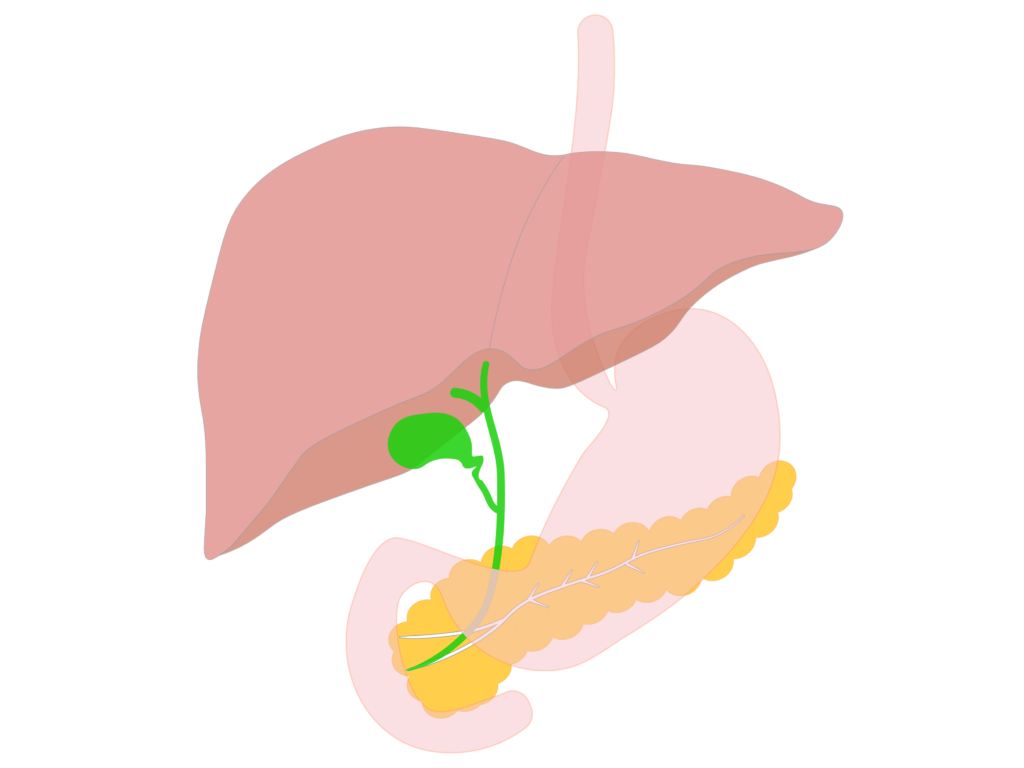
私たちの体で血糖調節をしている鍵となる臓器は「膵臓」であり、膵臓(より細かく言うと、膵臓にある膵β細胞)から分泌されるホルモン「インスリン」です。
実は、ダイアベティス(糖尿病)の診断がされた時には、この膵β細胞の機能が50%程度にまで低下しており、始まりは診断される10−15年前にあると言われています12。
つまり、「診断されてからは早期かもしれない」けれども「膵臓の機能を考えると必ずしもそうとは言えない」可能性があるということです。
このことを考えると、ダイアベティス(糖尿病)になるよりもずっと前から予防をすることが功を奏すると言えるのではないでしょうか。
2.ダイアベティス(糖尿病)は「寛解しうるが治癒しない」
「糖尿病になっても早めに診断してもらって、早めに対応すればいいんじゃない?」
確かに、ダイアベティス(糖尿病)は、適切な加療によって「寛解(remission)」する可能性はあります。
「寛解」とは以下のような状態です。
診断された後で、何ら薬を用いることなく、HbA1c6.5%未満の状態を3ヶ月以上維持している状態
Riddle MC, Cefalu WT, Evans PH, et al. Consensus Report: Definition and Interpretation of Remission in Type 2 Diabetes. Diabetes Care 2021; 44: 2438–44.を参考にInefable日本語訳
この「寛解」の定義は、2021年に米国糖尿病学会(ADA)から公表されています13。
そして、寛解している状態は「ダイアベティス(糖尿病)が良好に管理されている状態」であり、糖尿病と診断されてから目指すべき大切な目標の1つであることは確かです。
ただ注意しなければいけないのは、「治癒(cure)」ではないということ。
「治癒(cure)」というのは、関わるすべてのことが「元の状態に戻っている」こと、そして「フォローアップも必要ない」ことを意味します。
対して、ダイアベティス(糖尿病)における膵β細胞の機能低下やインスリン作用の不足は、ダイアベティス(糖尿病)が寛解しても元に戻るものではないと報告されています14。
さらに「寛解後の再発」の可能性もあるため、「寛解」した後は思うままに生活をしていいというわけではなく、引き続きの生活管理と定期的なフォローアップが必要です15。
ちなみに、日本人の2型糖尿病患者さん約5万人を対象とした研究16では、寛解する割合はおよそ1%(100人に1人)であり、99%は寛解に至っていません。
この状況を回避するためには、「ダイアベティス(糖尿病)を予防する(発症リスクを減らす)」ことが最善の策になると言えるでしょう。
3.ダイアベティス(糖尿病)は多くの人にとって「身近な病気」
「予防行動は多くの人にとって効果がない」
ダイアベティス(糖尿病)になる人が少なければ、そう言わざるを得ないかもしれません。
ですが、日本においてもダイアベティス(糖尿病)に罹る人は多くいることがわかっています。
厚生労働省の調査では、ダイアベティス(糖尿病)の患者さんの数は1,000万人いると報告されています17。
また、プレダイアベティス(境界型あるいは前糖尿病のいわゆる中間の状態)の人も同じく1,000万人ほどと推計されており、合わせて2,000万人です18。
ダイアベティス(糖尿病)の患者さんの大半が成人であり、日本の20歳以上人口(約1億人)19を踏まえると、日本人成人のおよそ10人に1人がダイアベティス(糖尿病)で、プレダイアベティス(前糖尿病)も含めると5人に1人ということになります。
ですから、ダイアベティス(糖尿病)とその前の状態であるプレダイアベティス(前糖尿病)に対して予防的に行動することは、多くの人にとって効果的なものになります。
4.ダイアベティス(糖尿病)は「多くの病気の“源”」
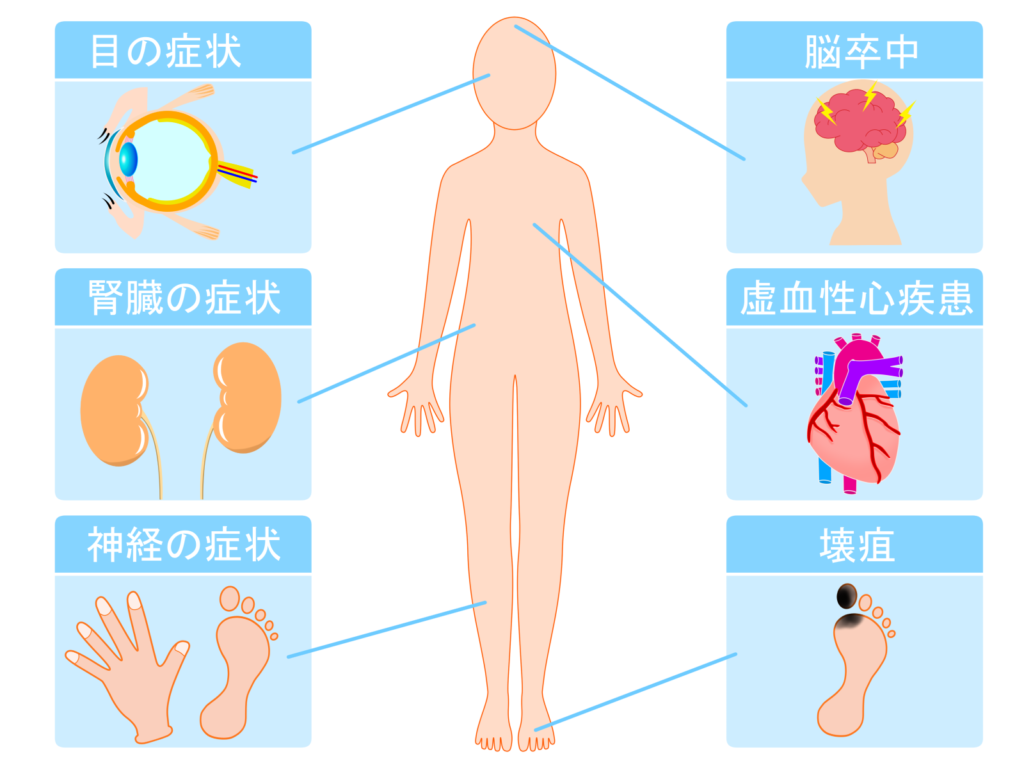
「ダイアベティス(糖尿病)予防のために、知っておきたい4つのこと」でも述べていますが、「ダイアベティス(糖尿病)を管理する上でのポイントは、ダイアベティス(糖尿病)の合併症を抑えること」です。
ダイアベティス(糖尿病)の合併症とは、ダイアベティス(糖尿病)になったことで、発症のリスクが高まる病気のこと。
血糖値が急激に高くなることで症状が出現する合併症(急性合併症と言います)もありますが、多くはダイアベティス(糖尿病)の診断後、時間が経って出現する慢性合併症です(上図)。
この合併症がどのくらいの影響があるかというと、例えば以下のような報告があります。
また、これらの慢性合併症の特徴として、
ことが報告されています。
2.に示すように、慢性合併症の多くは診断後、年単位(数年〜十数年)経過してから生じることが多いため、ダイアベティス(糖尿病)による影響をなかなか感じにくい場合もありますが、ダイアベティス(糖尿病)によって、実に様々な病気のリスクが高まることは明らかです。
ですから、多くの病気の“源”になるダイアベティス(糖尿病)に対して、診断後に良好な血糖管理を目指すのはもちろんですが、まず発症するリスクを下げることもとても大切な行動になります。
そして、ダイアベティス(糖尿病)を予防できれば、合併症も含めて多くのメリットにつながります。
5.ダイアベティス(糖尿病)のリスクは「日々の行動で変わる」
「私たちは、何気ない普段の生活で、ダイアベティス(糖尿病)のリスクを上げたり下げたりしている」
ダイアベティス(糖尿病)と一言で言っても、発症に至るメカニズムは1つではなく多数あります24。
そのメカニズムの違いによって大きく4つに分類されますが(下図)、その95%以上は2型糖尿病であり25、私たちの「日々の行動」が大きく関わっています。
糖尿病の分類と診断基準に関する委員会報告(国際標準化対応版)を基にInefable作成
- 1型糖尿病:遺伝・自己免疫・ウイルス等により膵β細胞が破壊されインスリン分泌が枯渇し、インスリン作用が不足
- 2型糖尿病:遺伝・肥満・食事・身体活動等により徐々にインスリン作用が不足
- その他:例)慢性肝炎・肝硬変、慢性膵炎などの病気や、ステロイドなどの薬剤によりインスリン作用が不足
- 妊娠糖尿病:妊娠を契機として、インスリン作用が不足
つまり、普段意識することはないかと思いますが、私たちは日々の行動でリスクを上げたり下げたりしているのです。
私たちにとって「身近な病気」であり「多くの病気の“源”」でもあるダイアベティス(糖尿病)が予防できる(発症リスクを下げることができる)病気であるならば、予防しておくのが得策です。
ダイアベティス(糖尿病)を防ぐポイント
「ダイアベティス(糖尿病)のリスクは『日々の行動』で変わる」で示しているように、ダイアベティス(糖尿病)が発症するメカニズムは1つではありません。
また、遺伝の関わりもあるので、全ての種類のダイアベティス(糖尿病)を予防することは現実的には困難です。
しかしながら、ダイアベティス(糖尿病)の大半は私たちの普段の行動が関わる2型糖尿病であり、それに対して予防する(発症リスクを減らす)ことはできます。
ここでは、2型糖尿病を予防する(発症リスクを減らす)ポイントをまとめます。
1.「複数のファクター」へのアプローチが鍵
ダイアベティス(糖尿病)の予防でまず押さえておきたいのは、「複数のファクター」へのアプローチです。
その理由は、2型糖尿病の発症に関わるファクターが1つではなく複数あるからです。
多くの病気は発症に複数のメカニズムが関わっている「多因子性疾患」ですが、2型糖尿病もその1つです。
したがって、「1つだけの行動を行っても予防効果は限定的」であり、複数のファクターに対してトータルマネジメントを行うことで発症予防の効果が高まります。
2型糖尿病の発症と関わり、かつ、私たちの日々の行動が関わる主なファクターは以下の通りです26。
- 肥満や体重変化
- 食事
- 身体活動
- 喫煙
- 睡眠
さらには、精神的負荷(ストレス)や飲酒(過多)などもファクターとして考えられています。
ダイアベティス(糖尿病)を予防する(発症リスクを減らす)には、関わっている「複数のファクター」へのアプローチが鍵となることを押さえましょう。
2.「甘いものを避ければ大丈夫」ではない
「血糖値を上げたくなければ、甘いものを避けるように聞いたことがある」
“糖”尿病、血“糖”値という言葉から、そのように考えてしまうかもしれませんが、先に示しているように、ダイアベティス(糖尿病)のリスクファクターは甘いものだけではないのです。
なぜ、肥満や喫煙など、一見、血糖値を直接上げないようなファクターも含まれているのでしょうか。
それは、「血糖値を決めているのが、『インスリン作用』だから」です。
「診断された時点で膵臓は『けっこう疲れている』」で述べているように、膵臓(膵ベータ細胞)から分泌されるインスリンによって、私たちの血糖値は調節されています。
インスリン作用が正常な場合、血糖値は「24時間365日ある程度の『範囲』に収まって」いますが、ダイアベティス(糖尿病)の場合、インスリンの血糖降下作用が不足し、血糖値が上昇するのです。
肥満や喫煙など、一見、血糖値を直接上げないようなファクターはインスリン作用を低下させることで、間接的に血糖値を上昇させます。その結果、
「甘いものをそんなに食べていないのに、血糖値が高い」
「これまでと同じ食事でも血糖値が上がる」
というようなことが、ダイアベティス(糖尿病)になると生じるのです。
ダイアベティス(糖尿病)における「慢性的に血糖値が高い状態」はあくまで結果であり、その背景には「インスリン作用の不足」があります。
「糖尿病」「血糖値」と聞くと、ついつい、甘いもの・炭水化物に目がいってしまい、
「お菓子やケーキを減らしたから大丈夫」
「間食をナッツにしたから安心」
と考えがちですが、甘いもの・炭水化物を減らしたから必ずダイアベティス(糖尿病)にならないわけではありません。
大本にはインスリンの作用不足があるわけで、インスリンの作用を不足させるようなファクターは結果的に、ダイアベティス(糖尿病)のリスクを高めてしまうのです。
「甘いもの・炭水化物を減らしたから大丈夫」ではなく、
「インスリン作用を不足させる複数のファクターにアプローチする」
ことが、予防効果を高める上での大きなポイントとなります。
補足)糖質制限に「こだわらない」
「じゃあ、糖質制限(ロカボ)は、ダイアベティス(糖尿病)予防には効果はないの?」
日本糖尿病学会が、2型糖尿病の発症予防における食事についてまとめており27、そのポイントを示します。これをみると、甘いもの・炭水化物を控えること(糖質制限)がその中心にはないことがわかります。
糖尿病診療ガイドライン2024 編・著 日本糖尿病学会を基にInefable作成
- 「エネルギー」を摂り過ぎない(総エネルギー摂取量の適正化)
- 「血糖値が上昇しにくい炭水化物」を選ぶ(低GI・低GL食の選択)
- タンパク質・脂質との「ちょうどよいバランス」がある(PFCバランスの適正化)
- 食物繊維を摂取する
このポイントを見れば分かる通り、2型糖尿病の発症予防において、糖質制限は中心的存在ではありません。
発症予防で大切なのは糖質の制限よりもエネルギーを摂り過ぎない、つまり、エネルギー制限の意識です。これは発症を高めるファクターのうち、肥満・体重変化のリスクファクターの適正化につながります。
実は、極端に糖質を制限することの意義は明らかにはなっていないのです28。糖質が「過剰」であれば、当然、制限をすることが効果的でしょう。ただし、糖質が「過剰じゃない」場合には逆に不足につながります。また、脂質が過剰であれば、糖質ではなく脂質を調整することが有効になります。
大切なことは「自分の現状をしっかり振り返る」とともに、「自分の状況にあった方法を」行うことです。
「そもそも自分は糖質を摂り過ぎているのか」
「糖質を制限した場合、続けることはできるのか」
糖質制限という「方法だけに固執」しては、効果を生まないばかりか、デメリットが生じる可能性もあります。
先ほどもお伝えしたように、ダイアベティス(糖尿病)の発症にはインスリン作用に影響する複数のファクターが関わっていますので、「糖質制限という『方法』にこだわり過ぎず、賢く用いる」ようにしましょう。
3.「科学的な根拠」に基づいて行動する
「定期的な運動は血糖値のコントロールや体重管理に役立つ」
「睡眠時間を確保することは糖尿病予防につながる」
しばしば目にする「よさそう」なフレーズであり、そのような意識は大切です。
ですが、予防効果を高めるには、「科学的根拠に基づく」「具体的な目安・目標」を念頭に行動することが欠かせません。
その理由は、予防する(発症リスクを減らす)ということは「研究結果で示された値(数値・数字)を踏まえて、言えることだから」です。
上の例で言うと、定期的な運動をして体重を少し減らせたとしても、その値が肥満症基準(BMI(体格指数)注4)で25以上)であれば、リスクを効果的に減らせているとは残念ながら言えないのです。
「なんとなく」取り組んだ結果が、予防する(発症リスクを減らす)目安や目標と大きくずれてしまっていては、せっかくの効果も期待できないということになります。
初めは「なんとなくこのくらいかな」でもいいかと思いますが、ある程度、リズムが出てきたら、しっかりとした「科学的根拠」を基に効果を高めていきましょう。
注4)BMI(体格指数)は、「体重(kg)÷身長(m)÷身長(m)」で算出されます。例えば、体重70kg、身長165cmの場合、BMI=70÷1.65÷1.65≒25.7となります。
4.「できるだけ早く」から取り組む(The sooner, the better)
「診断された時点で膵臓は『けっこう疲れている』」で述べているように、ダイアベティス(糖尿病)の診断がされた時点で、膵臓(膵β細胞)の機能が半分程度に低下しており、その始まりは診断される10−15年前にあります。
ですから、ダイアベティス(糖尿病)の診断がされる何年も前から、予防に向けた取り組みをしておくことが予防効果を高めます。
「気づいた時から」
「この記事を目にした時から」
少しずつでも始めることが、5年後、10年後、振り返った時に、皆さんに大きな価値をもたらしていることでしょう。
「『どうせ予防するなら』ダイアベティス(糖尿病)だけではなく、他の病気も予防したい」という方には、こちらの記事もオススメです。
プロフェッショナルヘルスコーチングのご紹介
Inefable(イネファブレ:以下、弊社)は「健康を維持し、病気のリスクを減らす」プロフェッショナルヘルスコーチングサービスを提供しています。
ダイアベティス(糖尿病)も含む様々な病気予防のために、効率的・効果的な特徴を有したサービスです。
〜Inefableプロフェッショナルヘルスコーチングの特徴〜
- 「医師による」1対1のコーチングーダイアベティス(糖尿病)や高血圧、脂質異常症などの慢性疾患管理に豊富な経験のある医師が提供するヘルスコーチングです。また、1対1であるため、他者を気にせずに、ご自身のペースで過ごすことができます
- 「主要な病気へ」まとめてアプローチーダイアベティス(糖尿病)のみならず、主要な病気全体を対象としているため、複数のプログラム・サービスを受ける必要はありません
- 「科学的根拠に基づく」『ノウハウ』の提供ー病気予防の「ノウハウ(知識と技術)」を根拠に基づいてシンプルに提供しているので、多くの方に効果が期待できる内容です
- 「個人の状況に合わせた」個別化されたアドバイスー画一的ではなく、個人個人のその時の状況を踏まえた内容であるため、実践しやすく、その分、効果も期待できます
- 「継続的な」サポートー希望される方には、継続的なサポートで病気予防を支えます。一人だと続けられるか不安という方にも、心強いシステムです
「ダイアベティス(糖尿病)を予防したいけど、他の病気も含めてリスクを減らしたい」
「病気予防に興味があるけど、誰に聞いたらいいかわからない」
「サポートをしてくれる人がいない」
このようなお悩みのある方は、ぜひ、公式サイトをご覧ください。
「無料面談」も行なっておりますので、ご興味のある方は、下記ウェブサイトからお気軽にご相談ください。
参考情報
- 日本糖尿病学会・日本糖尿病協会合同 アドボカシー活動https://www.nittokyo.or.jp/modules/about/index.php?content_id=46(accessed June 13, 2024) ↩︎
- Bulpitt CJ, Palmer AJ, Battersby C, Fletcher AE. Association of symptoms of type 2 diabetic patients with severity of disease, obesity, and blood pressure. Diabetes Care 1998; 21: 111–5., Drivsholm T, de Fine Olivarius N, Nielsen ABS, Siersma V. Symptoms, signs and complications in newly diagnosed type 2 diabetic patients, and their relationship to glycaemia, blood pressure and weight. Diabetologia 2005; 48: 210–4. ↩︎
- 糖尿病診療ガイドライン2024 編・著 日本糖尿病学会 https://www.jds.or.jp/modules/publication/index.php?content_id=4 (accessed July 9, 2024) ↩︎
- International Expert Committee. International Expert Committee report on the role of the A1C assay in the diagnosis of diabetes. Diabetes Care 2009; 32: 1327–34. ↩︎
- Diabetes Care 2024;47(Suppl. 1):S20–S42, Selvin E, Zhu H, Brancati FL. Elevated A1C in adults without a history of diabetes in the U.S. Diabetes Care 2009; 32: 828–33. ↩︎
- 糖尿病の分類と診断基準に関する委員会報告(国際標準化対応版) 糖尿病診断基準に関する調査検討委員会 https://www.jstage.jst.go.jp/article/tonyobyo/55/7/55_485/_pdf/-char/ja ↩︎
- Xu XY, Leung AYM, Smith R, Wong JYH, Chau PH, Fong DYT. The relative risk of developing type 2 diabetes among individuals with prediabetes compared with individuals with normoglycaemia: Meta-analysis and meta-regression. J Adv Nurs 2020; 76: 3329–45. ↩︎
- Jin J, Lu P. Association Between Prediabetes and Retinopathy: A Meta-Analysis. Horm Metab Res 2021; 53: 801–9., Kirthi V, Nderitu P, Alam U, et al. The prevalence of retinopathy in prediabetes: A systematic review. Surv Ophthalmol 2022; 67: 1332–45., Wang T, Kuang L, Yao X, Gan R, Chen Q, Yan X. Association between prediabetes/hyperglycemia and retinal diseases: A meta-analysis. Eur J Ophthalmol 2023; 33: 1687–96., Sune MP, Sune M, Sune P, Dhok A. Prevalence of Retinopathy in Prediabetic Populations: A Systematic Review and Meta-Analysis. Cureus 2023; 15: e49602., Eleftheriadou A, Williams S, Nevitt S, et al. The prevalence of cardiac autonomic neuropathy in prediabetes: a systematic review. Diabetologia 2021; 64: 288–303., Kirthi V, Perumbalath A, Brown E, et al. Prevalence of peripheral neuropathy in pre-diabetes: a systematic review. BMJ Open Diabetes Res Care 2021; 9. DOI:10.1136/bmjdrc-2020-002040. ↩︎
- Schlesinger S, Neuenschwander M, Barbaresko J, et al. Prediabetes and risk of mortality, diabetes-related complications and comorbidities: umbrella review of meta-analyses of prospective studies. Diabetologia 2022; 65: 275–85., Cai X, Zhang Y, Li M, et al. Association between prediabetes and risk of all cause mortality and cardiovascular disease: updated meta-analysis. BMJ 2020; 370: m2297., Huang Y, Cai X, Mai W, Li M, Hu Y. Association between prediabetes and risk of cardiovascular disease and all cause mortality: systematic review and meta-analysis. BMJ 2016; 355: i5953., Cai X, Liu X, Sun L, et al. Prediabetes and the risk of heart failure: A meta-analysis. Diabetes Obes Metab 2021; 23: 1746–53. ↩︎
- Huang Y, Cai X, Qiu M, et al. Prediabetes and the risk of cancer: a meta-analysis. Diabetologia 2014; 57: 2261–9., Shi J, Xiong L, Li J, et al. A Linear Dose-Response Relationship between Fasting Plasma Glucose and Colorectal Cancer Risk: Systematic Review and Meta-analysis. Sci Rep 2015; 5: 17591., Wang S, Zhao J, Liu C. Association between prediabetes and the incidence of gastric cancer: A meta-analysis. Medicine 2024; 103: e39411., Blood glucose concentration and risk of pancreatic cancer: systematic review and dose-response meta-analysis. BMJ 2016; 354: i4089., Han H, Zhang T, Jin Z, et al. Blood glucose concentration and risk of liver cancer: systematic review and meta-analysis of prospective studies. Oncotarget 2017; 8: 50164–73., Xu W-G, Qian Y-F, Wu J. The effect of prediabetes on hepatocellular carcinoma risk: a systematic review and meta-analysis. Minerva Med 2017; 108: 185–90., Ding X, Deng L, Cen C, Yang Y. Association Between Prediabetes and Risk, Mortality of Hepatocellular Carcinoma: A Meta-Analysis. Endocr Res 2024; : 1–7., Shi J, Xiong L, Li J, et al. A Linear Dose-Response Relationship between Fasting Plasma Glucose and Colorectal Cancer Risk: Systematic Review and Meta-analysis. Sci Rep 2015; 5: 17591., Lin J, Tu R, Lu Z. Prediabetes and the risk of breast cancer: a meta-analysis. Front Oncol 2023; 13: 1238845., Keesari PR, Jain A, Ganampet NR, et al. Association between prediabetes and breast cancer: a comprehensive meta-analysis. Breast Cancer Res Treat 2024; 204: 1–13. ↩︎
- Heidarpour M, Abhari AP, Sadeghpour N, Shafie D, Sarokhani D. Prediabetes and COVID-19 severity, an underestimated risk factor: A systematic review and meta-analysis. Diabetes Metab Syndr 2021; 15: 102307. ↩︎
- Kendall DM, Cuddihy RM, Bergenstal RM. Clinical Application of Incretin-Based Therapy: Therapeutic Potential, Patient Selection and Clinical Use. American Journal of Medicine 2009; 122. DOI:10.1016/j.amjmed.2009.03.015. ↩︎
- Riddle MC, Cefalu WT, Evans PH, et al. Consensus Report: Definition and Interpretation of Remission in Type 2 Diabetes. Diabetes Care 2021; 44: 2438–44. ↩︎
- Riddle MC, Cefalu WT, Evans PH, et al. Consensus Report: Definition and Interpretation of Remission in Type 2 Diabetes. Diabetes Care 2021; 44: 2438–44. ↩︎
- Riddle MC, Cefalu WT, Evans PH, et al. Consensus Report: Definition and Interpretation of Remission in Type 2 Diabetes. Diabetes Care 2021; 44: 2438–44. ↩︎
- Fujihara K, Khin L, Murai K, et al. Incidence and predictors of remission and relapse of type 2 diabetes mellitus in Japan: Analysis of a nationwide patient registry (JDDM73). Diabetes Obes Metab 2023; 25: 2227–35. ↩︎
- 平成28年国民健康・栄養調査報告 厚生労働省 https://www.mhlw.go.jp/bunya/kenkou/eiyou/h28-houkoku.html(accessed on July 8 2024) ↩︎
- 平成28年国民健康・栄養調査報告 厚生労働省 https://www.mhlw.go.jp/bunya/kenkou/eiyou/h28-houkoku.html(accessed on July 8 2024) ↩︎
- 人口推計 総務省統計局 https://www.stat.go.jp/data/jinsui/index.html(accessed on July 6 2024) ↩︎
- Matoba R, Morimoto N, Kawasaki R, et al. A nationwide survey of newly certified visually impaired individuals in Japan for the fiscal year 2019: impact of the revision of criteria for visual impairment certification. Jpn J Ophthalmol 2023; 67: 346–52. ↩︎
- わが国の慢性透析療法の現況(2022 年12月31日現在)透析会誌56(12):473~536,2023 ↩︎
- Ohkubo Y, Kishikawa H, Araki E, et al. Intensive insulin therapy prevents the progression of diabetic microvascular complications in Japanese patients with non-insulin-dependent diabetes mellitus: a randomized prospective 6-year study. Diabetes Res Clin Pract 1995; 28: 103–17. ↩︎
- Ohsugi M, Eiki J-I, Iglay K, Tetsuka J, Tokita S, Ueki K. Comorbidities and complications in Japanese patients with type 2 diabetes mellitus: Retrospective analyses of J-DREAMS, an advanced electronic medical records database. Diabetes Res Clin Pract 2021; 178: 108845., Seino H, Onishi Y, Eguchi K, Nishijima K, Sato T, Shirabe S. Cardiovascular disease prevalence in adults with type 2 diabetes in Japan: results from the Japanese centers in the CAPTURE study. Diabetol Int 2023; 14: 172–82. ↩︎
- 糖尿病の分類と診断基準に関する委員会報告(国際標準化対応版) 糖尿病診断基準に関する調査検討委員会 https://www.jstage.jst.go.jp/article/tonyobyo/55/7/55_485/_pdf/-char/ja ↩︎
- 平成28年国⺠健康‧栄養調査 厚⽣労働省https://www.mhlw.go.jp/bunya/kenkou/eiyou/h28-houkoku.html, 1型糖尿病の実態調査、客観的診断基準、日常生活・社会生活に着目した重症度評価の作成に関する研究 厚生労働科学研究費補助金
循環器疾患・糖尿病等生活習慣病対策総合研究事業https://mhlw-grants.niph.go.jp/project/26490(accessed July 1, 2024) ↩︎ - 糖尿病診療ガイドライン2024 編・著 日本糖尿病学会 https://www.jds.or.jp/modules/publication/index.php?content_id=4 (accessed July 2, 2024) ↩︎
- 糖尿病診療ガイドライン2024 編・著 日本糖尿病学会 https://www.jds.or.jp/modules/publication/index.php?content_id=4 (accessed July 2, 2024) ↩︎
- Noto H, Goto A, Tsujimoto T, Noda M. Long‐term Low‐carbohydrate Diets and Type 2 Diabetes Risk: A Systematic Review and Meta‐analysis of Observational Studies. J Gen Fam Med 2016; 17: 60–70., Hosseini F, Jayedi A, Khan TA, Shab-Bidar S. Dietary carbohydrate and the risk of type 2 diabetes: an updated systematic review and dose-response meta-analysis of prospective cohort studies. Sci Rep 2022; 12: 2491. ↩︎